2. 深圳市内源性感染诊治研究重点实验室,广东 深圳 518052;
3. 深圳市南山区人民医院重症医学部,广东 深圳 518052
2. Shenzhen Key Lab for Endogenous Infection, Shenzhen 518052, Guangdong Province, China;
3. Intensive Care Unit, Shenzhen Nanshan People's Hospital, Shenzhen 518052, Guangdong Province, China
隐球菌性脑膜炎(Cryptococcus neoformans meningitis, CM)是一种侵袭性真菌疾病,具有较高的发病率和死亡率,对于免疫功能低下的患者,糖尿病、艾滋病、使用免疫抑制剂、激素、接触过鸽子等鸟粪便均是隐球菌性脑膜炎发病相关危险因素[1]。据统计,在全球范围内每年隐球菌性脑膜炎占艾滋病死亡人数的19%,诊断困难、治疗有限、新出现的真菌耐药性、较高的复发性等因素导致该病仍有较高的死亡率[2]。隐球菌主要导致亚急性或慢性感染,急性病程少见,深圳市南山区人民医院(以下简称“该院”)收治了1例急性隐球菌性脑膜炎导致预后不良的病例,具体情况报道如下。
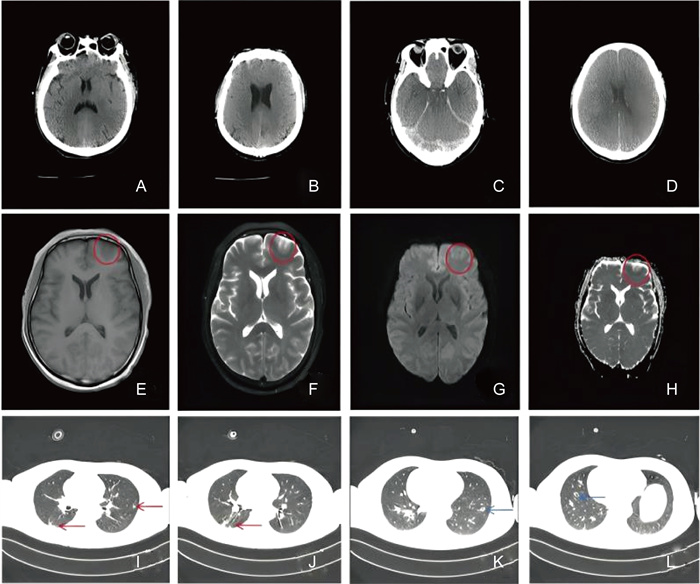
1 病例特点患者为51岁男性,因“头痛10余天”于2023年7月21日就诊于该院。患者既往有“2型糖尿病”病史,家属代诉可疑鸟粪接触史。10余天前患者无明显诱因出现头痛,疼痛部位位于左侧颈枕部及额顶部,呈持续性胀痛,体位变化加重,疼痛未向他处放射,并有一过性失语、间歇性跛行,先就诊于省级医院外科系统完善颈椎计算机断层成像(computed tomography,CT)提示:颈椎退行性变;C4/5椎间盘膨出;项韧带钙化。头颅磁共振成像(magnetic resonance imaging,MRI)和磁共振血管造影(magnetic resonance angiography,MRA)未见异常,患者遂来该院门诊并被收入疼痛科进一步治疗。入院查体生命体征平稳,神志清楚,颈软,定向力正常,双下肢肌力Ⅳ级,浅感觉减弱,完善颈椎MRI提示颈4/5椎间盘突出(右旁中央型),相应脊髓少许变性可能,考虑“颈椎病、脊髓压迫”,遂于2023年7月24日全麻下行“前路颈4/5椎间盘髓核摘除、椎管减压、零切迹椎间融合器植骨融合术”,术后第2天患者头痛无明显好转,并出现谵妄,自行拔除尿管及心电监护,请神经内科会诊考虑颅内感染,并转入神经内科治疗,完善腰椎穿刺检查,脑脊液压力280 mmH2O,脑脊液常规及生化结果提示白细胞295×106/L,以多核细胞为主,总蛋白2 341 mg/L,葡萄糖9.0 mmol/L,氯132.2 mmol/L;完善病原学检测,结果提示脑脊液中隐球菌荚膜抗原阳性(7月25日),墨汁染色涂片找到新型隐球菌(7月25日,见图 1),脑脊液二代测序(metagenomic next generation sequencing,mNGS)检测提示新型隐球菌(7月25日,见图 2),血培养回报培养出新型隐球菌(7月26日,见表 1),同时完善胸部CT提示双肺多发肺结节、空洞(见图 3I~L),不排除隐球菌病变,结合上述病史、体征及辅助检查结果,考虑隐球菌肺炎合并脑膜炎可能性大,经抗感染、脱水降颅压、镇静等对症支持治疗,病情仍在进展,遂于7月25日转入重症监护病房(intensive care unit,ICU)。转入ICU后查体患者意识呈浅昏迷,双侧瞳孔等大等圆,直径约3.5 mm,对光反射迟钝,双侧克氏征阳性,病理征阴性。立即予哌拉西林/他唑巴坦+氯康唑+两性霉素B胆固醇硫酸酯复合物(因氟胞嘧啶需临购暂未用)抗感染、脑保护、脱水降颅压等治疗,转入后第2天患者的意识障碍仍呈进行性加重,深浅反射消失,血氧饱度、心率下降,考虑其颅内压进行性升高,遂行气管插管连接呼吸机辅助通气,加用氟胞嘧啶联合两性霉素B脂质体抗真菌治疗,予腰大池引流缓解脑脊液压力。经上述治疗后患者的意识仍无改善,复查头颅CT后提示弥漫性脑肿胀并脑疝形成(7月27日,见图 3 C和D),出现中枢性尿崩症、凝血功能障碍、先后行双侧去骨瓣减压术+硬脑膜修补术、侧脑室引流,但患者仍处于深昏迷,血压需大剂量血管活性药物维持,2023年8月2日家属要求出院。

|
| 显示广泛的荚膜发育和子细胞的特征性出芽。 Extensive capsule development and characteristic budding of daughter cells showed. 图 1 新型隐球菌细胞的印度墨水染色 Fig. 1 India ink stain of Cryptococcus neoformans cells |

|
| 图 2 脑脊液mNGS测序结果 Fig. 2 The result of metagenomic next generation sequencing of cerebrospinal fluid |
|
| A、B:2023年7月26日头颅CT扫描结果,脑实质未见肿胀,脑沟、脑回结构清晰;C、D:2023年7月27日头颅CT扫描结果,弥漫性脑肿胀,双侧大脑半球灰白质分界不清,脑沟脑裂明显变窄消失,脑室受压变窄;E~H:2023年7月25日头颅MRI扫描结果,左侧额叶皮层见团片状异常信号影,范围约18 mm×40 mm(左右径×前后径),T1WI呈稍低信号,局部见点状稍高信号(E),T2WI呈混杂稍高信号(F),DWI及ADC未见弥散受限(G、H);I~L:2023年7月26日胸部CT扫描结果,双肺下叶见多发斑片状、结节状高密度影,红色箭头所指可见斑片状高密度,黑色箭头所指可见空洞。 A, B: The result of cranial CT scan findings in July 26, 2023. The brain parenchyma was not swollen, and the structures of the sulci and gyrus were clear. C, D: The result of cranial CT scan findings in July 27, 2023. There was diffuse and swelling brain, poorly demarcated gray and white matter in bilateral cerebral hemispheres, marked narrowing and disappearance of the sulcus cerebralis fissure, and narrowing of the ventricles by compression. E-H: The result of cranial MRI scan findings in July 25, 2023. A mass-like abnormal signal shadow was seen in the left frontal cortex, which was about 18 mm×40 mm in extent (right and left diameters × anterior and posterior diameters), with a slightly low signal in T1WI, and localized punctate slightly high signals (E), mixed slightly high signals in T2WI (F), and no diffusion limitation was seen in DWI and ADC (G, H). I-L: The result of chest CT scan in July 26, 2023. Multiple patchy and nodular hyperdense shadows were seen in the lower lobes of both lungs, with patchy hyper density visible as indicated by the red arrows and cavities visible as indicated by the black arrows. 图 3 患者住院治疗期间各部位的影像学表现 Fig. 3 Imaging findings of various sites during hospitalization |
隐球菌性脑膜炎的病原体为隐球菌,为机会致病菌,共有30多个种,具有致病性的主要为新型隐球菌和格特隐球菌,在我国常见的为新型隐球菌感染,格特隐球菌主要与免疫正常患者的感染有关。
CM患者临床表现无特异性,包括发热、头痛、精神和神经症状,颅内压增高明显(如头痛、恶心呕吐剧烈),病情进展可累及脑神经麻痹(如听力异常、视物模糊)、视盘水肿,脑实质受累可出现感觉、运动异常、癫痫发作、精神异常等。查体可见脑膜刺激征及意识改变等[3]。CM患者脑膜炎性渗出可累及血管壁,继发血管炎,导致血栓及血管闭塞,出现脑梗死[4],该患者头颅MRI亦提示左侧额顶叶皮质缺血(见图 3 E-H)。除此之外,隐球菌性脑膜炎一般伴发肺部感染,但患者仅表现为咳嗽咳痰等非特异性症状,肺隐球菌病CT表现为多发结节/肿块,界限较清楚,主要分布在肺外周或胸膜下区[5]。此病例以头痛为主要症状,前期一直在外科系统以颈椎病诊疗,病情隐匿、进展快且最终脑疝形成,预后不良,而且胸部CT双肺下叶有多发结节、空洞形成(见图 3 I~L),符合肺隐球菌病的影像学特点。
大部分隐球菌性脑膜炎患者为慢性发病或亚急性发病,但颅内高压是影响预后的关键因素之一,如不处理,该病确诊2~4周内的死亡率最高[3]。因隐球菌分泌大量的高酵母多聚糖进入脑实质内及血管周围间隙,脑组织顺应性下降导致脑水肿,从而颅内压升高[6]。此外,颅内压升高与病原体的负荷量有关,曾有文献称,有高颅压表现的隐球菌性脑膜炎患者的脑脊液多糖抗原亦呈高水平,且墨汁染色反复阳性[7]。多项研究表明,脑脊液真菌负荷高、精神状态改变、播散性感染、颅内压升高、脑脊液白细胞计数是与艾滋病相关的隐球菌性脑膜脑炎预后不良相关的因素[8-9]。本病例患者的脑脊液mNGS结果回报新型隐球菌序列数达574 333,提示脑脊液真菌负荷高;另外血培养结果亦提示新型隐球菌阳性,说明患者存在血源播散,这些均是导致该患者颅内压进行性升高、预后不良的重要因素。
因隐球菌性脑膜炎的临床表现无特异性,且通过影像学、脑脊液生化、细胞学检验难以区分病毒性脑膜炎、结核性脑膜炎、脑型疟疾等疾病,所以其诊断主要依赖病原学检测。常用的检查手段包括直接镜检、真菌培养、荚膜抗原检测,以及近年新兴的mNGS,后者在细菌、真菌、病毒、寄生虫感染检测方面具有优势[10]。本研究运用mNGS检测出患者脑脊液中含有极高序列数的隐球菌,并通过血培养培养出了新型隐球菌,这些结果均提示真菌负荷量大,造成血液播散,导致患者预后不佳。
CM的治疗周期长,疗程通常10周以上,长者可达1~2年甚至更长,病程主要分为诱导期、巩固期,艾滋病患者还有维持期,根据是否为艾滋病患者、治疗期间的动态检查结果来制定个体化治疗方案。诱导期首选两性霉素B+氟胞嘧啶,次选两性霉素B+氟康唑,巩固期可继续诱导期治疗方案或氟康唑±氟胞嘧啶,艾滋病患者维持期可单用氟康唑或伊曲康唑[11]。针对颅高压升高的CM患者,临床上常用降颅压的方法有药物(甘露醇、甘油果糖)降压、腰穿引流、腰大池置管引流、留置Ommaya囊(贮液囊)、侧脑室外引流、脑室-腹腔分流术等[3]。本例患者因为病原体载量过高,弥漫性脑水肿并脑疝形成,病情进展极为迅速,即使通过三联抗真菌治疗以及颅内减压等手术,患者病情仍改善不明显。
3 结论隐球菌性脑膜脑炎导致脑疝及脑死亡的报道并不多见,依据本篇病例报道,当患者出现头痛伴意识进行性改变、血源性播散、mNGS提示序列数高的新型隐球菌感染等表现时,需要在第一时间进行抗真菌治疗,并警惕颅内压升高,甚至脑疝形成。
| [1] |
Woo YH, Martinez LR. Cryptococcus neoformans-astrocyte interactions: effect on fungal blood brain barrier disruption, brain invasion, and meningitis progression[J]. Crit Rev Microbiol, 2021, 47(2): 206-223.
[DOI]
|
| [2] |
Zhao Y, Ye L, Zhao F, Zhang L, Lu Z, Chu T, Wang S, Liu Z, Sun Y, Chen M, Liao G, Ding C, Xu Y, Liao W, Wang L. Cryptococcus neoformans, a global threat to human health[J]. Infect Dis Poverty, 2023, 12(1): 20.
[DOI]
|
| [3] |
Liu ZY, Wang GQ, Zhu LP, Lyu XJ, Zhang QQ, Yu YS, Zhou ZH, Liu YB, Cai WP, Li RY, Zhang WH, Zhang FJ, Wu H, Xu YC, Lu HZ, Li TS, Society of Infectious Diseases, Chinese Medical Association. Expert consensus on the diagnosis and treatment of cryptococcal meningitis[J]. Zhonghua Nei Ke Za Zhi, 2018, 57(5): 317-323.
[DOI]
|
| [4] |
Tsai WC, Lien CY, Lee JJ, Hsiao WC, Huang CR, Tsai NW, Chang CC, Lu CH, Chang WN. The clinical characteristics and therapeutic outcomes of cryptococcal meningitis in elderly patients: a hospital-based study[J]. BMC Geriatr, 2019, 19(1): 91.
[DOI]
|
| [5] |
Howard-Jones AR, Sparks R, Pham D, Halliday C, Beardsley J, Chen SC. Pulmonary Cryptococcosis[J]. J Fungi (Basel), 2022, 8(11): 1156.
[DOI]
|
| [6] |
Alanazi AH, Adil MS, Lin X, Chastain DB, Henao-Martínez AF, Franco-Paredes C, Somanath PR. Elevated intracranial pressure in cryptococcal meningoencephalitis: examining old, new, and promising drug therapies[J]. Pathogens, 2022, 11(7): 783.
[DOI]
|
| [7] |
de Vedia L, Arechavala A, Calderón MI, Maiolo E, Rodríguez A, Lista N, Di Virgilio E, Cisneros JC, Prieto R. Relevance of intracranial hypertension control in the management of Cryptococcus neoformans meningitis related to AIDS[J]. Infection, 2013, 41(6): 1073-1077.
[DOI]
|
| [8] |
Molloy SF, Ross B, Kanyama C, Mfinanga S, Lesikari S, Heyderman RS, Kalata N, Ellis J, Kouanfack C, Chanda D, Temfack E, Lakhi S, Moodley A, Chan AK, van Oosterhout JJ, Mapoure Y, Mwaba P, Lalloo DG, Wang D, Lortholary O, Jaffar S, Hosseinipour MC, Loyse A, Harrison TS, Bicanic T. Fungal burden and raised intracranial pressure are independently associated with visual loss in human immunodeficiency virus-associated cryptococcal meningitis.[J]. Open Forum Infect Dis, 2021, 8(4): ofab066.
[DOI]
|
| [9] |
Jarvis JN, Bicanic T, Loyse A, Namarika D, Jackson A, Nussbaum JC, Longley N, Muzoora C, Phulusa J, Taseera K, Kanyembe C, Wilson D, Hosseinipour MC, Brouwer AE, Limmathurotsakul D, White N, van der Horst C, Wood R, Meintjes G, Bradley J, Jaffar S, Harrison T. Determinants of mortality in a combined cohort of 501 patients with HIV-associated cryptococcal meningitis: implications for improving outcomes[J]. Clin Infect Dis, 2014, 58(5): 736-745.
[DOI]
|
| [10] |
中华医学会神经病学分会神经感染性疾病与脑脊液细胞学学组, 彭福华, 卜晖, 冯国栋, 王佳伟, 赵钢. 非人类免疫缺陷病毒相关隐球菌性脑膜炎诊断的中国专家共识[J]. 中华神经科杂志, 2023(10): 1093-1102. [DOI]
|
| [11] |
Ngan NTT, Flower B, Day JN. Treatment of cryptococcal meningitis: how have we got here and where are we going?[J]. Drugs, 2022, 82(12): 1237-1249.
[DOI]
|
 2024, Vol. 19
2024, Vol. 19


